préparation de la Journée mondiale contre l’ostéoporose qui aura lieu le 20 octobre 2017, la Société française de rhumatologie et le Groupe de recherche et d’information sur l’ostéoporose (GRIO) ont mis à jour les lignes directrices pour la prise en charge de l’ostéoporose chez les femmes à risque. Cette maladie affecte les os et entraîne un risque de fracture. En
L’ostéoporose aujourd’hui
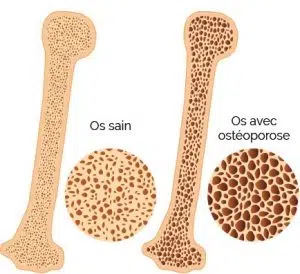
L’ostéoporose, maladie sournoise, fragilise les os et cible en priorité les femmes âgées. Elle ronge peu à peu la masse osseuse, modifie la structure du squelette et, avec le temps, multiplie le risque de fractures. Le nombre de personnes concernées ne cesse de grimper, signal d’alarme pour les soignants.
Quand la densité osseuse chute, les fractures se multiplient. Et pas de répit : une fracture annonce souvent d’autres à venir, surtout dans les deux à trois ans qui suivent le premier accident. Le danger ne s’arrête pas là : chaque opération chirurgicale comporte sa part de risques, et l’incapacité fonctionnelle menace l’autonomie de la personne âgée.
Lisez aussi
, Comprendre l’ostéoporose : les nouveaux critères pour débuter un traitement
Limiter le risque de fracture est possible grâce à un traitement adapté. Plusieurs options sont aujourd’hui à disposition des professionnels de santé.
Voici les traitements utilisés actuellement contre l’ostéoporose :
- Acide zolédronique (Acalsta, Zometa…) : freine la destruction osseuse en agissant sur les cellules responsables de la résorption de l’os, les ostéoclastes.
- Tériparatide (Forsteo) : cette hormone stimule la formation d’os neuf en mobilisant les ostéoblastes, et améliore l’absorption du calcium lors de la digestion.
- Raloxifène (Optruma, Evista…) : il reproduit l’action protectrice des œstrogènes sur l’os, réduit les fractures vertébrales, mais n’a pas d’impact sur le sein ou l’utérus.
- Dénosumab (Prolia, Xgeva) : il bloque la formation et la survie des ostéoclastes, limitant ainsi la destruction de l’os.
Avant de démarrer tout traitement, la densité minérale osseuse (DMO) doit être mesurée grâce à une densitométrie osseuse. Ce test fournit un score T : plus il est bas (entre -1 et -4), plus le risque de fracture augmente.
Pour mieux comprendre la notion de densité minérale osseuse, il faut savoir qu’il s’agit de la quantité de calcium contenue dans un certain volume d’os. Ce chiffre permet d’évaluer la fragilité osseuse et d’anticiper les risques de fracture, notamment chez les personnes atteintes d’ostéoporose.
La décision de commencer un traitement repose sur la DMO et sur l’historique médical :
| Score T | Fracture sévère (col du fémur, vertèbres, humérus, bassin) | Fracture non grave | Absence de fracture |
| Score de -1 < T | Avis d’un spécialiste | Pas de | traitement Pas de traitement |
| -2 < score T < -1 | traitement | Avis d’un spécialiste | Pas de traitement |
| -3 < score T < -2 | Traitement | Traitement | Avis d’un spécialiste |
| T score < -3 | Traitement | Traitement | Traitement |
Selon les situations, voici comment orienter le choix du médicament :
- Après une fracture du col du fémur, l’acide zolédronique est privilégié.
- Si deux fractures vertébrales sont survenues, le tériparatide sera préféré.
- Chez une femme de moins de 65 ans nécessitant un traitement, le raloxifène est généralement retenu.
- Pour une femme de moins de 60 ans souffrant de troubles liés à la ménopause (bouffées de chaleur, sécheresse vaginale…) et d’ostéoporose sans fracture majeure, un traitement hormonal peut être envisagé pour améliorer le quotidien.
- Lorsque le score T descend sous -3, les traitements injectables (acide zolédronique, dénosumab…) entrent en jeu.
Mesures complémentaires indispensables
La médication seule ne suffit pas : pour freiner la perte de densité osseuse, il faut aussi assurer un apport correct en vitamines et minéraux.
Le calcium doit être consommé quotidiennement entre 1 000 et 1 200 mg pour une femme. Cela équivaut à trois produits laitiers par jour. Certains légumes et eaux minérales en contiennent, mais leur absorption reste moins efficace que celle du calcium d’origine laitière.
Des compléments de calcium existent en pharmacie, mais il est recommandé, autant que possible, de privilégier l’apport par l’alimentation. Un questionnaire simple permet d’évaluer vos habitudes alimentaires présenté ici.
Les études sont formelles : le calcium seul, sans traitement associé, ne suffit pas à prévenir les fractures liées à l’ostéoporose.
La vitamine D est tout aussi nécessaire, car elle favorise la minéralisation de l’os.
Un dosage sanguin de vitamine D peut être proposé pour détecter une éventuelle carence. Les dernières recommandations précisent dans quels cas cette mesure s’impose :
- Présence d’ostéoporose
- Maladie favorisant l’ostéoporose
- Début d’un traitement anti-ostéoporotique
- Multiplication des chutes
- Obésité sévère (IMC supérieur à 40 kg/m2)
Lire aussi
, Ostéoporose : comment faire le plein de calcium ? Quand arrêter le traitement ?
L’objectif reste identique pour toutes les patientes : stabiliser ou améliorer la densité osseuse. L’arrêt du traitement médicamenteux peut être envisagé après 3 à 5 ans si certaines conditions sont réunies :
- Aucune fracture survenue pendant le traitement
- Absence de nouveaux facteurs de risque
- Pas de diminution notable de la DMO
- Pas de chutes répétées
- Score T supérieur à -2,5, voire -2
Quand la situation est moins claire, un échange avec le médecin traitant s’impose avant toute décision d’arrêt.
Solange P., médecin en santé publique et médecine sociale
Sources
, GRIO (Groupe de recherche et d’information sur l’ostéoporose)
, Bon usage du médicament
, Médicaments contre l’ostéoporose. Haute autorité sanitaire (HAS). juin 2014.